Согласно статистике, именно инфаркт в большинстве случаев становится причиной смерти пациента с патологией сердечно-сосудистой системы. Люди, которые перенесли приступ, очень часто обращаются к врачам с проблемой пониженного давления. Такое состояние вызвано нарушением кровообращения в организме. Так, после перенесенного инфаркта коронарные сосуды теряют прежнюю эластичность, поэтому за давлением необходимо постоянно следить, регулярно измерять его и в случае непредвиденных ситуаций обращаться за квалифицированной медицинской помощью. О том, чем опасно низкое давление после инфаркта, что делать, какие меры предпринимать в первую очередь и какова профилактика, далее в этой статье.
Что делать при низком давлении
Такое состояние встречается довольно часто, поэтому после перенесенного приступа врачи часто рекомендуют своим пациентам заниматься интенсивными физическими нагрузками, ограничить себя от негативного эмоционального воздействия, потрясений, ликвидировать стресс-факторы.
Первое, что нужно сделать при приступе пониженного давления – ненадолго прилечь (тело должно занять горизонтальное положение), а затем следует выпить кружку сладкого кофе или чая. Рекомендуется приготовить отвар женьшеня. Если такие меры не помогут, то необходимо вызвать скорую помощь. Для того чтобы в дальнейшем предотвратить подобные приступы, нужно соблюдать определенную систему питания.
Среди основных симптомов низкого давления выделяют следующие:
- частую головную боль (пульсирующие толчки преимущественно в области затылка и висков);
- чувство вялости, усталости, постоянную сонливость;
- ощущение тошноты по утрам, иногда рвота;
- тревожащие болевые ощущения груди (вызваны снижением тонуса сосудов).
Также к основным симптомам пониженного давления после инфаркта относят метеозависимость и проблемы психологического характера. Человек становится раздражительным, его беспокоит постоянная смена настроения, наблюдаются проблемы с памятью. На этом фоне у пациента нередко развивается депрессия.
Состояние больного может резко ухудшиться на фоне резкой смены погодных условий. Сильное влияние на здоровье оказывают и магнитные бури. Как отмечалось ранее, пациент после инфаркта находится в состоянии постоянной усталости. Таким образом, к концу рабочего дня, даже если работа не изнуряющая и не связана с большими нагрузками, человек чувствует себя очень измотанным морально и физически.
К менее заметным симптомам пониженного давления можно отнести неоставляющее чувство нехватки воздуха, которое проявляется в том, что человек очень часто зевает. Гипотония затрагивает и конечности. Они часто немеют и проявляют повышенную чувствительность к низким температурам.
Осложнения
Пониженное давление очень опасно, если показатели систолического давления падают ниже шестидесяти миллиметров ртутного столбика. Это тревожный звонок, поскольку в большинстве случаев приводит к резкой потере сознания. Такое состояние объясняется тем, что после перенесенного инфаркта кровеносные сосуды теряют свою прежнюю эластичность, а это негативно сказывается на кровообращении, в связи с чем необходимая доза кислорода не поступает в мозг.
Низкое давление также может сказаться на работе почек. Со временем они перестают выполнять одну из важнейших функций – фильтровать мочу, а затем могут и вовсе прекратить свою работу.
На фоне гипотонии у больного нередко наблюдается увеличение сердца. Кроме того, пациенты часто жалуются на то, что у них отекают конечности, нарушается привычный сердечный ритм. Такое состояние является крайне опасным, поэтому человек должен незамедлительно обратиться к врачу, чтобы привести состояние организма в норму.
В качестве профилактики низкого давления большинство специалистов советует своим пациентам пройти курс лечебных сеансов в барокамере. Таким образом уровень кислорода и артериального давления в организме быстро нормализуется, у пациента постепенно укрепляется иммунитет.
Лечение
В настоящее время существует довольно большое количество методик лечения симптомов постинфарктного состояния. Терапия будет напрямую зависеть от способа и условий проживания/труда пациента.
В первую очередь врачи рекомендуют постепенно снизить нагрузки как физические, так и психологические. Если ежедневная работа слишком изнуряющая и в прошлом приводила к сильным стрессам и переутомлениям, то доктор, скорее всего, порекомендует перевестись на другую должность (менее выматывающую) или же сменить род деятельности вовсе.
Как отмечалось ранее, во время приступов человек должен самостоятельно оказать себе помощь: занять горизонтальное положение и постараться расслабиться. Привести давление в норму помогут сладкий чай и кофе.
В случае когда у пациента симптомы постинфарктного состояния проявляются постоянно, это значит, что он не выполняет определенных указаний лечащего врача.
Современная методика лечения предусматривает применение процедур озонирования крови. Такая терапия проводится только с разрешения лечащего врача и заключается во введении в организм физрастворов, в которых содержится озон, посредством капельниц.
Этой методикой можно достичь нормализации обменных процессов в организме, очистить его от шлаков, токсинов и других вредных веществ, а также укрепить иммунитет. Кроме того, подобная процедура способствует общему оздоровлению и служит отличной профилактикой простудных заболеваний. После процедур наступает заметное улучшение психоэмоционального состояния. Пациент становится менее раздражительным, а на этом фоне его все реже и реже мучает бессонница и стрессы.
Заключение
Инфаркт – смертельное состояние. Люди, перенесшие приступ, часто подвержены систематическому снижению давления. В такие периоды обязательна не только регулярная консультация врача, пациент также должен внимательно следить за состоянием своего здоровья. В первую очередь, нужно в обязательном порядке выполнять все рекомендации доктора, ведь если не принимать необходимых мер, систематическое снижение давления гарантировано, а вскоре и повторный приступ.
Чтобы избавиться от постоянных симптомов постинфарктного состояния следует избегать стрессовых ситуаций, минимизировать или ликвидировать физические нагрузки, изменить рацион: врачи рекомендуют отказаться от употребления мучного, жаренной, жирной и тяжелой пищи. В случае необходимости доктор может назначить процедуры озонирования крови.
Как проявляется сердечная недостаточность и что это такое?
Когда развивается сердечная недостаточность, что это такое больной узнает лишь в процессе развития патологии. В последнее время появилось много лекарственных препаратов и методик лечения, но актуальность темы не потеряна, так как восстановить здоровье пациента не всегда представляется возможным даже при самом современном подходе.
При столь опасном патологическом состоянии лечение, препараты, средства физиотерапии должны прописываются только лечащим врачом, который не только может правильно оценить клиническую картину, но и изучить карту больного, ведь наличие в анамнезе тех или иных хронических заболеваний потребует коррекции стандартного курса терапии. Для подбора методов терапии врачу необходимо учесть форму течения болезни, причины, вызвавшие ее, степень выраженности повреждения сердечных мышц и множество других параметров, так как только в этом случае будет достигнут положительный эффект.
Главные причины развития сердечной недостаточности
Различные заболевания самым неблагоприятным образом отражаются на возможности людей вести полноценную жизнь. Особенно негативно на состоянии человека отражаются различные заболевания сердечно-сосудистой системы. В настоящее время известны многие патологии, которые при определенных обстоятельствах могут спровоцировать развитие сердечной недостаточности. К провоцирующим факторам развития левожелудочковой, правожелудочковой и бивентрикулярной недостаточности относятся явления, способствующие снижению сократительных возможностей сердечных мышц, легочные и сердечные заболевания, патологии, провоцирующие постнагрузки и нарушение левого желудочка, а еще первичные болезни сосудов. Когда развивается острая и хроническая сердечная недостаточность, причины ее появления могут уходить корнями в следующие состояния:
- инфаркт миокарда;
- ишемическая болезнь;
- недостаточность аортального и митрального клапанов;
- стеноз аортального клапана;
- тампонада;
- гипертрофия;
- дилатационная и гипертрофическая кардиомиопатии;
- артериальная гипертензия;
- врожденные пороки сердца;
- интерстициальное поражение легких;
- обструктивные болезни легких;
- легочная гипертензия.
Если у больного имеется хроническая сердечная недостаточность, значительно усугубить состояние и спровоцировать развитие декомпенсированной формы патологии могут следующие состояния:
- беременность;
- прием алкоголя и наркотиков;
- анемия;
- инфекционные заболевания;
- гипотиреоз;
- нарушения сердечного ритма;
- сахарный диабет;
- лихорадка;
- почечная недостаточность;
- эмболия легочной артерии;
- чрезмерное употребление соли;
- несоблюдение питьевого режима.
Большинство заболеваний сердца рано или поздно становятся причиной сердечной недостаточности. Помимо заболеваний этого органа, недостаточность может развиться на фоне приема некоторых сильнодействующих лекарственных препаратов, ожирения, эндокринных и ревматологических отклонений. Любой комплекс патологических состояний, вызывающий сердечную недостаточность, заслуживает внимания. Нередко люди сами создают предпосылки для ухудшения состояния. Особенно часто это случается, когда у больного имеется хроническая сердечная недостаточность.
Прописанные лекарственные препараты в сочетании с питьевым режимом и диетой могут способствовать улучшению общего состояния. Однако ХНС требует ежедневного приема медикаментозных средств. Больные, чувствуя улучшение состояния, пренебрегают рекомендациями врача и перестают принимать необходимые им лекарства. Сердечная недостаточность в стадии декомпенсации, которая развивается при таком беспечном отношении к здоровью, уже крайне тяжело поддается медикаментозной коррекции, поэтому для снижения ее проявлений требуются более радикальные методы терапии.
Патогенез сердечной недостаточности
Механизм развития патологии во многом зависит от его вида. К примеру, острая недостаточность обычно развивается в результате разрыва или критического повреждения тканей сердца, вследствие чего наблюдается стремительное нарушение его сократительной функции. Когда развивается хроническая сердечная недостаточность, патогенез ее описать достаточно сложно. Существует 2 основные концепции механизма развития патологии. Первая концепция — ретроградная, а вторая — антеградная. Обе гипотезы имеют под собой основания. По ретроградной гипотезе венозный застой крови непосредственно перед камерой сердца может вызывать характерные проявления патологии.
Подобное нарушение наблюдается на фоне нарушения сократительной способности стенок сердечной недостаточности, провоцирующих стремительное нарастание застойных процессов. Согласно антеградной гипотезе, признаки патологии связаны с затруднением кровотока и поступлением в сердечные желудочки объема крови, который меньше требуемого. Последние исследования показали, что оба эти механизма имеют определенное значение при развитии хронической сосудистой недостаточности.
Следует учитывать, что нарушения функции миокарда запускают компенсаторные механизмы, которые обеспечивают долгое время адекватный объем сердечного выброса. Длительная работа тканей сердца в усиленном режиме становится причиной нарушения внутрисердечной проводимости и постепенному утолщению стенок органа. Гипертрофия миокарда и снижение электропроводимости значительно усугубляет ситуацию, так как постоянно присутствует аритмия, а утолщенные стенки сердца создают повышенное сопротивление и больше подвержены разрывам. Подобные адаптационные явления, которые улучшают общее состояние, в дальнейшем становятся причиной усугубления поражения тканей сердца.
Перегрузка желудочков органа в дальнейшем характеризуется появлением дополнительных отклонений. Миокард постепенно растягивается, но стабилизация сердечного выброса не наблюдается. В большинстве случаев происходит активация симпатико-адреналиновой системы, сопровождающаяся повышением выработки адреналина, норадреналина, ренин-ангиостензина.
Увеличенный уровень данных веществ приводит к учащению сердцебиения. Этот адаптационный механизм может компенсировать недостаточный выброс крови, но в дальнейшем это приводит к серьезным застойным процессам. Помимо всего прочего, постоянно присутствующая тахикардия становится причиной утомления миокарда, обеднения коронарного кровотока, а также укорочения диастолы. Это далеко не все явления, которые наблюдаются на фоне развивающейся сосудистой недостаточности. Присоединяются дополнительные нарушения, негативно сказывающиеся на работе всей кровеносной системы.
Классификация сердечной недостаточности
Существует масса подходов к определению степени, формы и других параметров течения патологии. В настоящее время наиболее употребительными считаются несколько классификаций. В зависимости от особенностей снижения функциональной нагрузки на желудочки сердечная недостаточность может быть:
- правожелудочковой;
- левожелудочковой;
- бивентрикулярной.
Согласно международной классификации болезней, это патологическое состояние значится под кодом I150. Помимо всего прочего, активно используется классификация по NYHA, которая была разработана в Нью-Йорке кардиологической ассоциацией и основана на принципе адекватной оценки тяжести общего состояния больного. При этом подходе выделяются такие классы:
- ФК 1. При проведении исследования у пациента выявляется болезнь сердца, но при этом каких-либо ограничений, касающихся физической активности, не наблюдается. Течение патологического состояния легкое и не сказывается на возможности людей вести полноценную жизнь.
- ФК 2. Обнаруживаются проблемы с сердцем. Ограничения физической активности незначительны. Проявления патологии могут быть легко купированы медикаментозно.
- ФК 3. Имеющееся заболевание сердца приводит к значительному ограничению физической активности.
- ФК4. Патология имеет очевидные проявления. Любая физическая активность провоцирует ухудшение состояния.
Помимо всего прочего, в кардиологии широко используется классификация, разработанная Н.Д. Стороженко и В.Х. Василенко. Они предложили следующие стадии развития патологического процесса:
- I стадия. Наблюдается скрытая патология, которая выявляется только при значительной физической нагрузке, а также при инструментальных исследованиях.
- II стадия. Имеет место выраженная ХСН, при которой признаки болезни проявляются и в состоянии покоя.
- II А. Имеются слабые признаки нарушения гемодинамики, причем лишь в малом или большом круге кровообращения.
- II Б. Выявляется глубокое нарушение гемодинамики, характеризующиеся выраженными застойными процессами в большом и малом кругах.
- III стадия. Это конечный декомпенсированный период развития сердечной недостаточности. Помимо нарушений гемодинамики, наблюдается стремительное нарастание дистрофических изменений во внутренних органах. Эти процессы являются результатом снижения насыщения тканей кислородом и питательными веществами.
В зависимости от скорости нарастания симптоматических проявлений сердечная недостаточность может протекать как в острой, так и в хронической форме. Существуют и другие подходы к классификации этого патологического состояния, но они нашли меньшее применение в кардиологической практике. Правильная комплексная оценка состояния больного позволяет врачам подбирать оптимальную лечебную тактику.
Симптоматические проявления сердечной недостаточности
Признаки патологии достаточно характерны. Симптомы по мере развития болезни усиливаются. Острая сосудистая недостаточность сопровождается стремительным нарушением работы сердца. Это может иметь самые фатальные последствия. Симптомы при ХСН нарастают медленно. Сердечная недостаточность характеризуется следующими признаками:
- сильнейшая одышка;
- слабость при любых физических нагрузках;
- беспричинный кашель;
- нарушение работы желудочно-кишечного тракта;
- сонливость;
- набухание и пульсация вен на шее;
- признаки нарушения работы почек;
- легочные хрипы;
- аритмия;
- боль в сердце;
- бледность кожных покровов;
- легкий тремор;
- похолодание конечностей;
- кровохарканье;
- отеки конечностей.
Симптомы нарастают постепенно, поэтому человек может привыкать к ухудшающему состоянию здоровья. В тяжелых случаях могут иметь место признаки поражения ЦНС на фоне снижения питания клеток мозга кислородом. В этом случае наблюдается постепенное ухудшение памяти и интеллектуальных способностей, головные боли, повышенная рассеянность и т.д.
Осложнения сердечной недостаточности
При халатном отношении больного к своему здоровью последствия могут быть самыми неблагоприятными. Синдромы, развивающиеся на фоне этой патологии, являются опасными для жизни, поэтому нередко требуют дополнительного направленного лечения для стабилизации состояния. Тяжелые осложнения сердечной недостаточности являются основанием для назначения группы инвалидности. К наиболее характерным патологиям, развивающимся на фоне СН, относятся:
- тромбозы и эмболии;
- тяжелые нарушения сердечной проводимости;
- гиперкалиемия;
- кардиальный шок;
- легочные кровотечения;
- печеночноклеточная недостаточность;
- почечная недостаточность;
- сердечная кахексия;
- инфаркты органов пищеварительного тракта;
- коллапс митрального клапана;
- судороги;
- коматозное состояние.
При отсутствии своевременной медикаментозной помощи эти состояния могут стать причиной внезапной смерти. Симптомы развивающихся осложнений нарастают обычно стремительно, поэтому требуется срочная госпитализация. Синдром сердечной недостаточности, характеризующийся дополнительными патологиями, может быстро прогрессировать, поэтому нередко приводит к летальному исходу.
Диагностика сердечной недостаточности
Если проявляются выраженные симптомы наличия патологии сердца, очень важно обратиться к врачу для проведения обследования. Для подтверждения диагноза и оценки общего состояния больного недостаточно внешнего осмотра и аускультации шумов сердца. Обычно назначаются такие исследования:
- определение газового состава;
- общий и биохимический анализ крови и мочи;
- тредмил-тест;
- эхокардиография;
- МРТ сердца;
- рентгенография;
- радиоизотопная вентрикулография;
- УЗИ органов брюшной полости.
Учитывая, что симптомы не всегда позволяют правильно оценить состояние сердца, проведение комплексной диагностики помогает определить области повреждения сердца, состояние миокарда и его функциональность. Это помогает повысить шансы на восстановление тканей. Только после проведения всестороннего обследования лечащий врач-кардиолог может подобрать оптимальный вариант терапии.
Возможные подходы к лечению сердечной недостаточности
Сердечная недостаточность — это патологическое состояние, для которого характерно хроническое или острое снижение насосной функции сердца, ведущее к нарушению питания кислородом всех тканей организма. Для назначения эффективного лечебного комплекса необходимо разобраться в причинах появления патологии.
Правильное сочетание различных средств лечения позволяет значительно улучшить качество жизни людей, страдающих от сердечной недостаточности. В настоящее время представлено множество видов лекарственных средств, народных рецептов и физиотерапевтических процедур, которые позволяют значительно увеличить продолжительность жизни человека, страдающего от этой патологии, но для достижения положительного эффекта очень важно, чтобы схема лечения, включающая те или иные средства, была составлена с учетом всех факторов. Для купирования симптоматических проявлений и улучшения состояния человека в схему лечения входят:
- ингибиторы АПФ;
- сердечные гликозиды;
- диуретики;
- периферические вазодилататоры;
- блокаторы рецепторов ангиотензина;
- р-адреноблокаторы;
- диуретики;
- статины;
- нитраты;
- антикоагулянты;
- антиаритмики;
- препараты, улучшающие обмен веществ в миокарде.
Если не был пропущен начальный этап развития болезни, медикаментозная терапия позволяет добиться выраженного улучшения. Отзывы о таком лечении обычно положительные. Симптомы заболевания чаще всего нарастают достаточно стремительно, поэтому при разработке схемы лечения обязательно необходимо учитывать особенности имеющейся у больного клинической картины сердечной недостаточности, так как при правильном подборе лекарственных препаратов можно купировать проявления этого патологического состояния. Немаловажным моментом при подборе лекарственных препаратов является форма течения болезни.
Острый вариант течения болезни требует обычно терапии в условиях стационара и частой смены лекарственных препаратов для купирования имеющихся опасных для жизни проявлений болезни. Хроническая форма течения сердечной недостаточности нуждается в постоянной медикаментозной терапии, причем больным требуется частая смена препаратов для поддержания нормального состояния больного и недопущения дальнейшего повреждения мышечных волокон сердца.
Когда имеет место такое патологическое состояние, как сердечная недостаточность, таблетки и другие методы лечения подбираются с учетом индивидуальных особенностей течения болезни. Пациенту следует как можно быстрее разобраться в том, что такое сердечная недостаточность и в методах ее лечения, так как халатное отношение может вызывать самые неблагоприятные последствия. В тяжелых случаях сердечная недостаточность требует оперативного вмешательства. В настоящее время могут выполняться различные типы операций, которые позволяют улучшить здоровье больного и увеличить продолжительность его жизни.
Как проводится лечение острой сердечной недостаточности?
Учитывая, что острая сердечная недостаточность является потенциально опасным для жизни состоянием, после появления характерных симптомов необходимой мерой является проведение неотложных мероприятий и вызова врачей скорой помощи. Приступ сердечной недостаточности может вызвать ряд неблагоприятных осложнений. В рамках проведения неотложных мероприятий требуется усадить больного в полусидящее положение с опущенными вниз ногами. Следует по возможности успокоить пострадавшего, чтобы повышенная эмоциональная нагрузка не привела к ухудшению состояния. В рамках неотложной помощи можно дать больному таблетку нитроглицерина. Это позволит не допустить повреждения тканей при сосудистой недостаточности.
Как показывает практика, вовремя принятый нитроглицерин позволяет значительно улучшить прогноз. При остановке сердца необходимо провести его непрямой массаж. Далее необходимо дождаться врачей, которые смогут оказать больному дополнительную неотложную помощь. Это позволит избежать ухудшения состояния до приезда в больницу, где сможет быть проведена комплексная диагностика и направленное лечение. В рамках неотложной помочи врачи проводят:
- измерение артериального давления и частоты пульса;
- подключение к кардиомонитору;
- подача кислорода через носовой катетер;
- катетеризация вены.
Для стабилизации состояния больного при острой сердечной недостаточности лечение проводится медикаментозными средствами. Схема лечения препаратами в этом случае будет требовать постоянной коррекции. После доставки больного в стационар больницы может потребоваться применение сильнодействующих обезболивающих средств. Чтобы купировать болевой синдром, вызванный сердечной недостаточностью, внутривенно дробно вводится морфин. Этот препарат не рекомендуется применять в случае, если у больного имеются явные признаки нарушения работы ЦНС.
Физиотерапевтические средства при терапии сердечной недостаточности
Медикаментозная терапия позволяет поддерживать стабильное состояние, но для улучшения работы сердца и остановки патологических процессов требуется физиотерапия. Она позволяет замедлить, а иногда и устранить ишемическое поражение сердечной мышцы, улучшить сократительную способность тканей. Правильное применение подобных средств терапии позволяет нормализовать сердечный ритм, скорректировать систему свертываемости крови и даже улучшить обменные процессы в поврежденном миокарде. К наиболее часто использующимся при сердечной недостаточности средствам физиотерапии относятся:
- оксигенобаротерапия;
- оксигенотерапия;
- нормобарическая гипокситерапия;
- озоновые ванны;
- транскраниальная электроанальгезия;
- электросонтерапия;
- трансцеребральная УВЧ-терапия;
- лекарственный электрофорез;
- талассотерапия;
- гальванизация;
- гелиотерапия;
- инфракрасная лазеротерапия;
- низкочастотная магнитотерапия.
ЛФК при сердечной недостаточности может использоваться только на ранних стадиях развития патологии. Возможность включения физических нагрузок может определить только врач-кардиолог, ознакомленный с историей болезни. Помимо курса ЛФК, при определенных условиях значительную пользу могут принести занятия в бассейне. Значительный положительный эффект может быть достигнут во время санаторно-курортного лечения. При таком состоянии, как прогрессирующая сердечная недостаточность, патофизиология играет решающую роль в деле определения наиболее подходящего санатория с той или иной лечебной программой.
Образ жизни и диета при сердечной недостаточности
Любые заболевания сердечно-сосудистой системы требуют серьезного отношения. Очень важно радикально поменять образ жизни и диету. Нужно ежедневно контролировать количество потребляемой жидкости и соли. Диагноз сердечная недостаточность требует от больного соблюдения специальной диеты. Лучше всего подходит в таких случаях дробное питание, предполагающее 6-разовый прием пищи. Из рациона следует полностью исключить следующие продукты:
- жирные сорта пищи;
- алкоголь;
- копчености;
- богатые острыми специями блюда;
- шоколад;
- крепкий чай и кофе;
- мучные изделия;
- сало;
- полуфабрикаты;
- маринады;
- все жареное.
Пища должна быть легкоусвояемой. В сутки допускается употребление не более 5-6 г соли. По возможности следует отказаться от нее полностью. В сутки в зависимости от стадии сердечной недостаточности допустимо употребление от 0,8 до 1,5 л жидкости. К продуктам, которые желательно включать в рацион человека, страдающего от этого патологического состояния, рекомендуется вводить изюм, курагу, брюссельскую капусту, персики, орехи, телятину, овсяную и гречневую крупы, печеный картофель. Во всех этих продуктах содержится большое количество калия. Очень важным является контроль веса. У людей, страдающих сердечной недостаточностью на фоне ожирения, стабилизация массы тела позволяет значительно улучшить общее состояние. Очень важно взвешиваться несколько раз в сутки, чтобы не допустить появления отеков.
Помимо всего прочего, необходимо пересмотреть свои жизненные приоритеты. На ночной сон должно отводиться не менее 8-9 часов. Очень важно создать полноценные условия для отдыха в это время. По возможности стоит открывать окна для ночного проветривания. Это способствует насыщению тканей кислородом. Нужно выделять время для дневного отдыха. Эмоциональных и физических перегрузок следует избегать. Не следует помещать баню и сауну, нужно контролировать частоту стула. Для недопущения ухудшения состояния рекомендуется по возможности избегать простудных и инфекционных заболеваний.
Если врачом было назначено выполнение комплекса ЛФК, занятия нужно проводить регулярно и обязательно на пустой желудок. Необходимо приучиться принимать лекарства, назначенные врачом, строго по расписанию. От всех вредных привычек следует отказаться. При появлении усталости или других явных признаков обострения сердечной недостаточности необходимо обратиться к врачу для консультации и коррекции медикаментозного лечения.
Оперативное лечение хронической сердечной недостаточности
Хирургические методы терапии применяются лишь в случаях, когда консервативное медикаментозное лечение уже не позволяет добиться улучшения общего состояния. Оперативные вмешательства проводятся, когда высок риск летального исхода вследствие нарушения работы сердца. В настоящее время проводятся несколько типов хирургических операций. Если состояние больного позволяет, может быть проведена кардиомиопластика. При проведении этого оперативного вмешательства производится забор мышцы со спины больного. Далее исходный материал используется для окутывания органа. Это способствует улучшению сократительной функции сердца и позволяет продлить пациенту жизнь и сделать ее более полноценной.
Наиболее действенным способом хирургического лечения сердечной недостаточности считается трансплантация органа. Во время такого оперативного вмешательства проводится пересадка органа, взятого от подходящего донора. Учитывая, что на донорские органы имеется определенный дефицит, в случае критического ухудшения состояния может быть проведена установка искусственного сердца. Специальные кардиопротезы, имплантированные в организм человека, позволяют значительно улучшить сократительную функцию сердца, а также повысить качество жизни. Но характеризоваться подобная процедура может только как временная. Использование кардиологических протезов позволяет отсрочить летальный исход и дать шанс больному дожить до момента, когда появится подходящий трансплантат.
сайт – медицинский портал о сердце и сосудах. Здесь вы найдете информацию о причинах, клинических проявлениях, диагностике, традиционных и народных методах лечения кардиологических болезней взрослых и детей. А также о том, как сохранить сердце здоровым, а сосуды – чистыми до самых преклонных лет.
Не используйте информацию размещенную на сайте без предварительной консультации с вашим врачом!
Авторы сайта – практикующие врачи-специалисты. Каждая статья – это концентрат их личного опыта и знаний, отточенных годами учебы в ВУЗе, полученных от коллег и в процессе последипломной подготовки. Они не только делятся уникальной информацией в статьях, но и ведут виртуальный прием – отвечают на вопросы, которые вы задаете в комментариях, дают рекомендации, помогают разобраться в результатах обследований и назначениях.
Все, даже очень трудные для понимания темы изложены простым, понятным языком и рассчитаны на читателей без медицинской подготовки. Для вашего удобства все темы разделены на рубрики.
Аритмия
По данным Всемирной Организации Здравоохранения, аритмиями – нарушениями ритма сердечных сокращений, страдает более 40% людей старше 50 лет. Впрочем, не только они. Этот коварный недуг выявляют даже у детей и нередко – на первом-втором году жизни. Чем же он коварен? А тем, что иногда маскирует под болезни сердца патологии других жизненно-важных органов. Еще одна неприятная особенность аритмии – скрытность протекания: пока болезнь не зайдет слишком далеко, вы можете о ней не догадываться…
- как выявить аритмию на ранней стадии;
- какие ее формы наиболее опасны и почему;
- когда больному достаточно , а в каких случаях не обойтись без операции;
- как и сколько с живут с аритмией;
- какие приступы нарушения ритма требуют немедленного вызова скорой, а при каких достаточно принять таблетку успокоительного.
А также всё о симптомах, профилактике, диагностике и лечении различных видов аритмий.
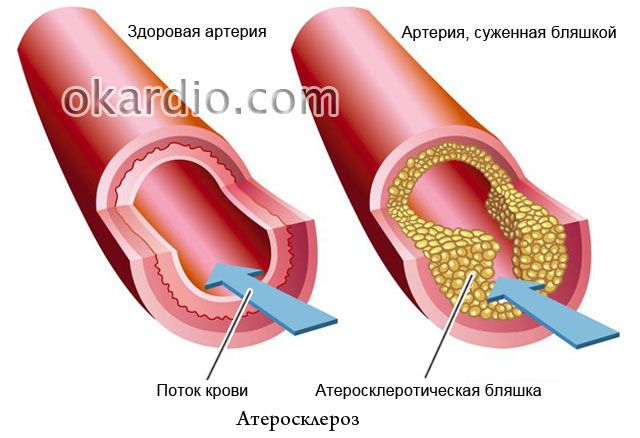
Атеросклероз
О том, что главную роль в развитии атеросклероза играет избыток холестерина в пище, пишут во всех газетах, но почему тогда в семьях, где все питаются одинаково, часто заболевает только кто-то один? Атеросклероз известен более века, но многое в его природе так и осталось неразгаданными. Повод ли это отчаиваться? Конечно, нет! Специалисты сайт рассказывают, каких успехов в борьбе с этим недугом достигла современная медицина, как его предотвратить и чем эффективно лечить.
- почему маргарин вреднее сливочного масла для людей с поражением сосудов;
- и чем он опасен;
- почему не помогают бесхолестериновые диеты;
- от чего придется отказаться на всю жизнь больным с ;
- как избежать и сохранить ясность ума до глубокой старости.
Болезни сердца
Помимо стенокардии, гипертонии, инфаркта миокарда и врожденных пороков сердца существует масса других кардиологических недугов, о которых многие никогда не слышали. Знаете ли вы, например, что – не только планета, но и диагноз? Или о том, что в сердечной мышце может вырасти опухоль? Об этих и других болезнях сердца взрослых и детей рассказывает одноименная рубрика.
- и как оказать неотложную помощь больному в этом состоянии;
- какую и что делать, чтобы первая не перешла во вторую;
- почему сердце алкоголиков увеличивается в размере;
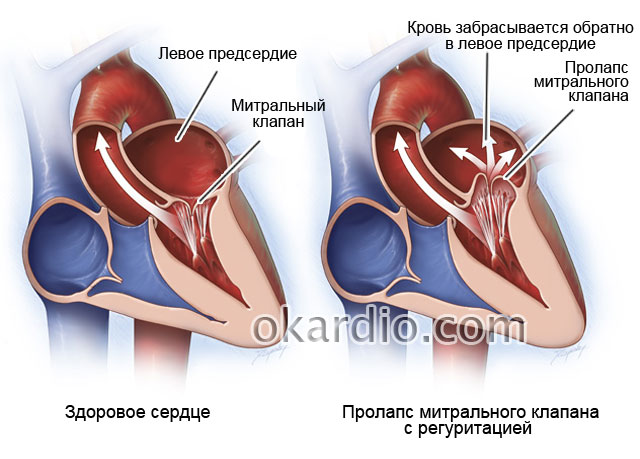
- чем опасен пролапс митрального клапана;
- по каким симптомам можно заподозрить у себя и своего ребенка заболевание сердца;
- какие кардиологические недуги больше угрожают женщинам, а какие – мужчинам.
Болезни сосудов
Сосуды пронизывают всё тело человека, поэтому симптомы их поражения очень и очень разнообразны. Многие сосудистые недуги на первых порах мало беспокоят больного, но приводят к грозным осложнениям, инвалидности и даже смерти. Может ли человек без медицинского образования выявить у себя патологию сосудов? Безусловно, да, если будет знать их клинические проявления, о которых расскажет эта рубрика.
Кроме того, здесь содержится информация:
- о медицинских препаратах и народных средствах для лечения сосудов;
- о том, к какому врачу обращаться при подозрении на сосудистые проблемы;
- какие патологии сосудов смертельно опасны;
- от чего вздуваются вены;
- как сохранить здоровье вен и артерий на всю жизнь.
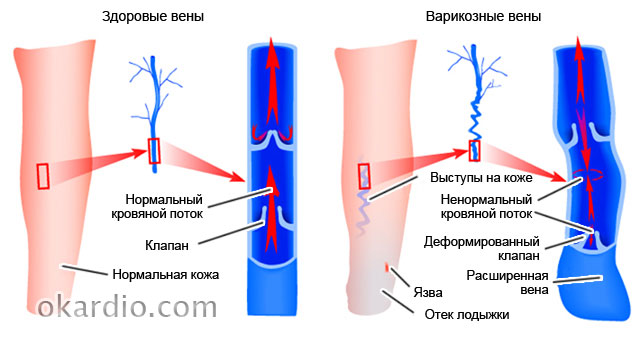
Варикоз
Варикоз (варикозное расширение вен) – заболевание, при котором просветы некоторых вен (ног, пищевода, прямой кишки и т. д.) становятся слишком широкими, что приводит к нарушению кровотока в пораженном органе или части тела. В запущенных случаях этот недуг излечивается с огромным трудом, однако на первой стадии его вполне можно обуздать. Как это сделать, читайте в рубрике «Варикоз».
Также из нее вы узнаете:
- какие существуют мази для лечения варикоза и которая из них эффективнее;
- почему некоторым больным варикозным расширением вен нижних конечностей врачи запрещают бегать;
- и кому оно грозит;
- как укрепить вены народными средствами;
- как избежать образования тромбов в пораженных венах.
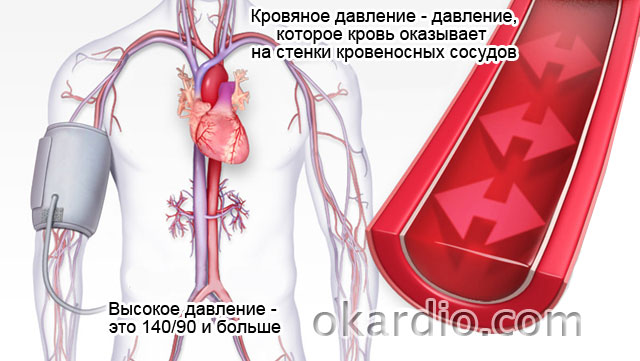
Давление
– настолько распространенный недуг, что многие считают его… нормальным состоянием. Отсюда и статистика: только 9% людей, страдающих высоким давлением, держат его под контролем. А 20% гипертоников и вовсе считают себя здоровыми, поскольку у них болезнь протекает бессимптомно. Но риск получить инфаркт или инсульт от этого не меньше! хоть и менее опасно, чем высокое, но тоже доставляет массу проблем и грозит серьезными осложнениями.
Кроме того, вы узнаете:
- как «обмануть» наследственность, если оба родителя страдали гипертонией;
- как помочь себе и близким при гипертоническом кризе;
- отчего повышается давление в молодом возрасте;
- как держать давление под контролем без лекарств, употребляя лечебные травы и определенные продукты.
Диагностика
В рубрике, посвященной диагностике болезней сердца и сосудов, собраны статьи о видах обследования, которые проходят кардиологические больные. А также о показаниях и противопоказаниях к ним, толковании результатов, эффективности и порядке проведения процедур.
Еще вы найдете здесь ответы на вопросы:
- какие виды диагностических исследований должны проходить даже здоровые люди;
- зачем назначают ангиографию тем, кто перенес инфаркт миокарда и инсульт;
Инсульт
Инсульт (острое нарушение мозгового кровообращения) стабильно входит в десятку самых опасных заболеваний. Наибольшему риску его развития повержены люди старше 55 лет, гипертоники, курильщики и те, кто страдает от депрессии. Оказывается, оптимизм и добродушие снижают риск инсультов почти в 2 раза! Но есть и другие факторы, которые эффективно помогают его избежать.
Рубрика, посвященная инсультам, рассказывает о причинах, видах, симптоматике и лечении этой коварной болезни. А также – о мерах реабилитации, которые помогают восстановить утраченные функции тем, кто ею переболел.
Кроме того, отсюда вы узнаете:
- о различии клинических проявлений инсультов у мужчин и женщин;
- о том, что такое предынсультное состояние;
- о народных средствах для лечения последствий инсультов;
- о современных методиках быстрого восстановления после перенесенного инсульта.
Инфаркт
Инфаркт миокарда принято считать болезнью пожилых мужчин. Но самую большую опасность он представляет всё же не для них, а для людей трудоспособного возраста и женщин старше 75 лет. Именно в этих группах показатели смертности самые высокие. Впрочем, расслабляться не стоит никому: сегодня инфаркты настигают даже молодых, спортивных и здоровых. Точнее, недообследованных.
В рубрике «Инфаркт» специалисты рассказывают обо всём, что важно знать каждому, кто хочет избежать этого недуга. А те, кто уже перенес инфаркт миокарда, найдут здесь много полезных советов по лечению и реабилитации.
- о том, под какие заболевания иногда маскируется инфаркт;
- как оказать неотложную помощь при острой боли в области сердца;
- о различиях в клинике и протекании инфаркта миокарда у мужчин и женщин;
- о противоинфарктной диете и безопасном для сердца образе жизни;
- о том, почему заболевшего инфарктом необходимо доставить к врачу в течение 90 минут.
Нарушения пульса
Говоря о нарушениях пульса, мы обычно имеем в виду его частоту. Однако врач оценивает не только скорость сердцебиений больного, но и другие показатели пульсовой волны: ритм, наполнение, напряжение, форму… Римский хирург Гален в свое время описал целых 27 его характеристик!
Изменение отдельных параметров пульса отражает состояние не только сердца и сосудов, но и других систем организма, например, эндокринной. Хотите узнать об этом больше? Читайте материалы рубрики.
Здесь же вы найдете ответы на вопросы:
- почему при жалобах на нарушения пульса вас могут направить на обследование щитовидной железы;
- может ли замедление частоты сердечных сокращений (брадикардия) стать причиной остановки сердца;
- о чем говорит и чем оно опасно;
- как взаимосвязаны частота пульса и скорость сжигания жира при похудении.
Операции
Многие болезни сердца и сосудов, которые еще 20–30 лет назад обрекали людей на пожизненную инвалидность, сегодня успешно излечиваются. Как правило, хирургически. Современная кардиохирургия спасает даже тех, кому еще недавно не оставляли никаких шансов на жизнь. А большинство операций проводятся теперь через крохотные проколы, а не разрезы, как раньше. Это не только дает высокий косметический эффект, но и намного легче переносится. А также сокращает время послеоперационной реабилитации в несколько раз.
Остальное
В «Остальное» вошли в материалы, которые не соответствуют тематике других рубрик сайта. Здесь собрана информация о редких кардиологических недугах, о мифах, заблуждениях и интересных фактах, касающихся здоровья сердца, о непонятных симптомах их значении, о достижениях современной кардиологии и многом другом.
- об оказании первой помощи себе и другим в различных неотложных состояниях;
- о ребенка;
- об острых кровотечениях и методах их остановки;
- о и пищевых привычек;
- о народных методах укрепления и оздоровления сердечно-сосудистой системы.
Препараты
«Препараты» – пожалуй, важнейшая рубрика сайта. Ведь самая ценная информация о болезни – как ее лечить. Мы не приводим здесь волшебных рецептов по излечению тяжелых недугов одной таблеткой, мы честно и правдиво рассказываем о препаратах всё, как есть. Чем они хороши и чем плохи, кому показаны и противопоказаны, чем отличаются от аналогов и как воздействуют на организм. Это не призывы к самолечению, это необходимо для того, чтобы вы хорошо владели «оружием», которым вам предстоит сражаться с болезнью.
Здесь вы найдете:
- обзоры и сравнение групп препаратов;
- информацию о том, что можно принимать без назначения врача, а что ни в коем случае нельзя;
- перечень оснований для выбора того или иного средства;
- сведения о дешевых аналогах дорогостоящих импортных лекарств;
- данные о побочных эффектах сердечных препаратов, о которых умалчивают производители.
И еще много-много важного, полезного и ценного, что сделает вас здоровее, сильнее и счастливее!
Пусть ваше сердце и сосуды всегда будут здоровыми!
Для оценки работы беспрерывно работающего человеческого «мотора» учитываются многие количественные показатели. Среди них – выброс сердца (ВС) и фракция выброса сердца (ФВС).
Норма этих величин и сравнение с ними значений, замеренных у конкретного пациента, позволяют врачу получить объективное представление о функциональных резервах «насосной» функции миокарда и наличных патологиях в его сердечно-сосудистой системе.
Информация, фото и видео в этой статье помогут обывателю понять суть этих параметров, каким образом они измеряются, что оказывает влияние на показатели ВС и ФВС, и может ли современная медицина повлиять на организм, чтобы нормализовать эти значения.
Сердечный выброс – это общий объём крови, поступающий из сердца в магистральные сосуды за определённый промежуток времени или объёмная скорость кровотока. Обычно, временная единица равна 1 минуте, поэтому среди медиков чаще применяется термин «Минутный объём кровообращения» или его аббревиатура «МОК».
Факторы, влияющие на величину показателя сердечного выброса
Сердечный выброс зависит от:
- возраста и антропометрических показателей;
- состояния человека – покой (преднагрузка), после физической нагрузки, психоэмоциональный фон;
- частоты сокращений миокарда и его качественной характеристики – ударного или систолического объёма крови (СВС), поступившего из левого желудочка в аорту, а из правого желудочка в лёгочную артерию, во время их сокращения;
- величины «венозного возврата» – кровяного объёма, втекающего в правое предсердие из верхней и нижней полых вен, в которые собирается кровь со всего организма;
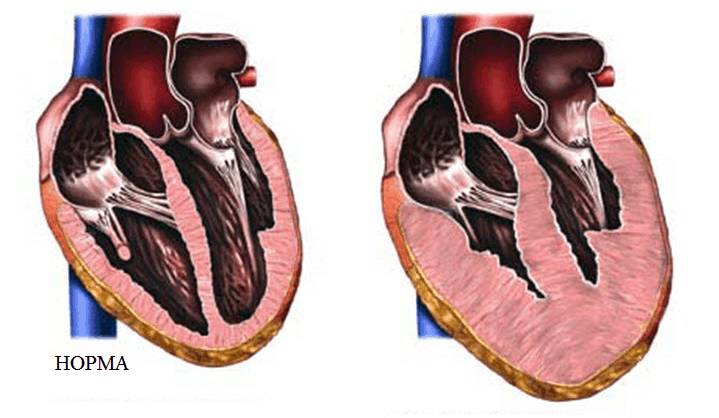
- размеров толщины мышечной стенки и объёмов сердечных камер (см. на рисунке вверху).
К сведению. На параметр ВС также оказывает влияние специфические показатели нагнетательной (сократительной) способности сердечного аппарата и текущего состояния общего сопротивления току крови системы периферических кровеносных сосудов общего круга кровообращения.
Референтные значения и нормативные параметры оценки
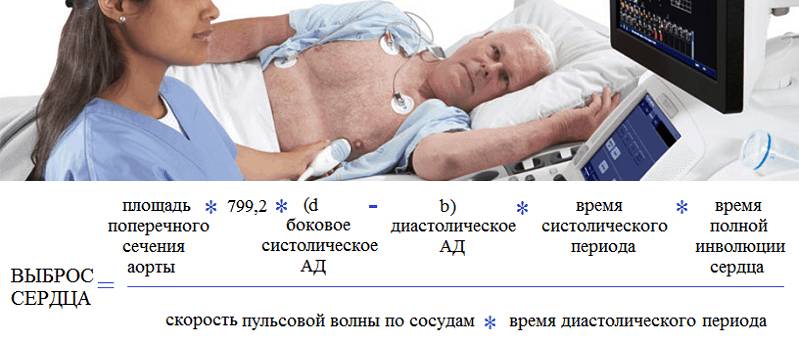
Сегодня узнать точные показатели сердечной гемодинамики достаточно легко. Большинство из них рассчитывается компьютерной программой в ходе выполнения неинвазивного эхокардиографического УЗИ-обследования.
Процедуру можно сделать бесплатно в государственной клинике, выполнить частном медицинском учреждении или лаборатории, и даже вызвать специалиста с портативным аппаратом на дом. Цена обследования колеблется от 700 до 6 500 руб., и зависит от класса оборудования.
Существуют и другие методики определения ВС и СВС – по Фику, термодилюция, левая вентрикулография, формула Старра. Их выполнение инвазивно, поэтому применяется они в кардиохирургии. Описание их сути будет понятно только специалистам, а для обывателя уточним, что они предназначены для контроля состояния сердечно-сосудистой системы во время операций, мониторинга состояния больного в реанимации, но некоторые иногда выполняются для постановки точного диагноза.
Какими бы не применялись способы измерения ВС, его референтные значения у здорового взрослого человека, находящегося в физическом покое и психоэмоциональном равновесии, фиксируются в пределах от 4 до 6 л/мин, при этом за одно сокращения из левого желудочка в аорту выталкивается от 60 до 100 мл крови. Такие показатели считаются оптимальными при условии, что сердце билось со скоростью 60-90 уд/мин, верхнее давление находилось в пределах от 105 до 155., а нижнее – от 55 до 95 мм рт. ст.
На заметку. К сожалению, но для уточнения кардиологического диагноза ЭхоКГ не всегда бывает достаточно. В дополнение к нему врач может назначить КТ-томографию, ФоноКГ, ЭФИ, КТ-коронарографию, радионуклидную диагностику.
Синдромы сердечного выброса
Снижение ВС происходит из-за падения скорости и объёма «венозного оттока», а также нарушения сократительной способности миокарда.
К причинам возникновения синдрома малого сердечного выброса относят:
- Болезни или состояния, вызванные сердечным происхождением или осложнениями после кардиохирургических операций:
- брадиаритмия, тахиаритмия;
- пороки сердечных клапанов;
- терминальная стадия застойной сердечной недостаточности;
- нарушение метаболизма в миокарде;
- окклюзия шунта или магистрального сосуда;
- снижения объёма крови;
- скопление воздуха в плевральной полости и сдавливание долей лёгких;
- скопление жидкости между листками перикарда;
- кислородное голодание миокарда;
- смещение кислотно-щелочного баланса организма в сторону увеличения кислотности (уменьшение рН);
- сепсис;
- кардиогенный шок.
- Некардиальные процессы:
- массивная кровопотеря;
- обширный ожог;
- снижение нервной стимуляции сердца;
- внезапное расширение вен;
- обструкция крупных вен;
- анемии;
- отравление углекислым газом.
На заметку. Старение организма, длительная гиподинамия, голодание, диеты, приведшие к снижению объёма скелетных мышцы, вызывают устойчивый синдром низкого сердечного выброса.
Высокий ВС является адекватной реакцией сердца в ответ на физические или психоэмоциональные нагрузки. Сердце спортсмена-марафонца способно работать на максимальном пределе – при увеличении венозного возврата и сердечного выброса в 2,5 раза, прокачивая до 40 л в минуту.
Если же показатель ВС повышен в покое, то это может быть следствием:
- начальной стадии гипертрофии сердечных стенок – «сердце спортсмена»;
- тиреотоксикоза;
- артериовенозных свищей;
- хронической митральной и аортальной недостаточности с перегрузкой левого желудочка;
- низкого гемоглобина;
- болезни бери-бери (авитаминоз В1);
- патологии Педжета (деформирующей остеодистрофии).
К сведению. Повышение нагрузки на сердечно-сосудистую систему во время беременности вызывает увеличение ВС, который после родов приходит в норму сам собой.
Что такое фракция выброса сердца
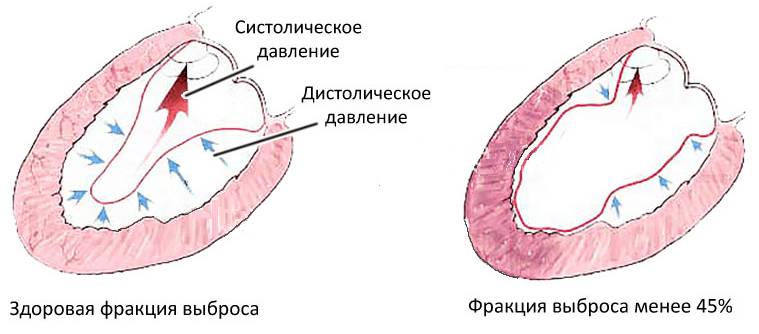
Среди критериев, характеризующих сердечную гемодинамику можно встретить и более «сложные» параметры. Среди них, Фракция выброса сердца (ФВС), которая является процентным соотношением ударного систолического объёма крови, выталкиваемого из левого желудочка во время сжатия сердца, к объёму крови, скопившемуся в нём к концу периода расслабления сердечной мышцы (диастолы).
Этот показатель используется для составления прогноза любой сердечно-сосудистой патологии.
Референтные значения
Норма Фракции выброса левого желудочка в покое – 47-75%, а при психоэмоциональных и физических нагрузках её величина может достигать 85%. В пожилом возрасте показатель немного снижается. У детей референтные значения в покое выше – 60-80%.
Значение ФВС определяется во время выполнения радионуклидной ангиографии по формулам Симпсона или Тейхольца. В бланке обследования указывается какая формула была применена, поскольку возможны расхождения в пределах 10%.
Кардиологи обращают внимание на ФВС в случаях, когда он опускается до 45% и ниже. Такие значения являются клиническим симптомом нарушения сократительной недостаточности и снижения работоспособности сердечной мышцы. Показатели ниже 35% свидетельствуют о необратимых процессах в миокарде.
К сведению. На начальном этапе любого кардиологического заболевания норма выброса фракции сердца не изменяется за счёт приспособительных процессов – утолщение мышечной ткани, перестройки сосудов малого диаметра и альвеол, увеличения силы и/или количества сокращений. Изменение значения ФВС происходит, когда компенсации исчерпывают себя.
Причины снижения
Низкая фракция сердечного выброса возникает из-за:
- заболеваний, инфекционно-воспалительных процессов и пороков миокарда;
- большой нагрузки на сердце в следствие лёгочной гипертензии;
- патологии коронарных и лёгочных сосудов;
- опухолевых образований и заболеваний щитовидной и поджелудочной желез, надпочечников;
- сахарного диабета, ожирения;
- отравления алкоголем, табаком, наркотиками, .
Внимание! Всё чаще фиксируются случаи снижения сократительной работы миокарда у молодых и зрелых людей, которые злоупотребляют энергетическими напитками.
Симптомы
Несмотря на то, что низкая фракция сердечного выброса сама по себе является клиническим симптомом, у неё есть своих характерные признаки проявления:
- учащение частоты дыхания, возможны приступы удушья;
- предобморочные состояния и обмороки;
- «мушки» или «потемнение» в глазах;
- увеличение ЧСС до величин тахикардии;
- отёчность нижних конечностей (стопы, голени);
- онемение рук и ног;
- плавное увеличение размеров печени;
- болевой синдром (разного характера и силы) в области сердца и живота.
Важно! Зачастую люди, страдающие от заболеваний, которые сопровождаются низкой фракцией выброса сердца, выглядят как пьяные. У них нарушается координация движения, становится шаткая походка, заплетается язык и возникают другие дефекты речи.
Как повысить фракцию выброса сердца
Лечение низкой фракции выброса сердца направлено на стабилизацию патологических процессов, и происходит в рамках стандартной терапии заболевания или состояния, ставшего причиной снижения работоспособности миокарда, и коррекции недостаточности левого желудочка. Помимо гипертензивных лекарств могут быть назначены: дезагреганты разжижающие кровь, антикоагулянты, статины, периферические вазодилататоры, антиаритмические средства, антагонисты рецепторов к альдостерону и к ангиотензину 2.
Если показатель Фракции сердечного выброса опускается ниже 35% лечебные мероприятия направлены на улучшение качества жизни. При необходимости выполняется ресинхронизирующая терапия (искусственная блокада). В случаях аритмий, угрожающих летальным исходом, ставится электрокардиостимулятор или кардиовекторный дефибриллятор.
И в заключение статьи посмотрите видео с детальной инструкцией по выполнению доступного для всех упражнения из китайской оздоровительной гимнастики, которое поможет оздоровить сердечно-сосудистую систему на энергетическом уровне.
Сердечная недостаточность – что это такое? Это патологическое состояние, которое появляется в случае нарушения работы сердца, когда кровь не перекачивается в должном объеме. Острая сердечная недостаточность может за короткий срок привести к гибели человека, так как велика вероятность опасных осложнений. Хроническая СН развивается постепенно и приводит к длительному «голоданию» тканей организма.
Причины возникновения заболевания
Почему возникает сердечная недостаточность? Это состояние возникает вследствие разнообразных этиологических факторов. Чаще всего этиология этой болезни связана с атеросклерозом и артериальной гипертензией. Повышенное давление в кровеносном русле и атеросклеротическое сужение просвета сосудов приводят к тому, что сердцу становится трудно проталкивать кровь. Ресурсы организма позволяют компенсировать это патологическое состояние – сначала нет никаких клинических симптомов недостаточности кровообращения из-за учащения пульса и увеличения силы сердечных сокращений. Когда миокард истощаются, наступает декомпенсация заболевания – это проявляется одышкой, отеками, снижением толерантности к физическому напряжению. Все это – симптомы застойной сердечной недостаточности (ЗСН).
Патогенез сердечной недостаточности включает также заболевания, сопровождающиеся непосредственным повреждением сердца. Это миокардиты, клапанные пороки, инфекционные и аутоиммунные болезни, интоксикации. При заболеваниях легких часто может возникать повышение давления в малом круге. Все эти причины приводят к увеличению нагрузки на сердце, из-за чего эффективность работы органа существенно снижается. Это может случиться и при задержке жидкости в организме, например, при заболеваниях почек.
Во многих случаях причины сердечной недостаточности и этиология этого состояния обусловлены перенесенным в прошлом инфарктом. Чаще всего это приводит к острой сердечной недостаточности с быстрым развитием осложнений и гибелью больного.
Это заболевание классифицируют по скорости развития клиники:
- острая СН – прогрессирует за очень короткий срок (несколько минут – несколько часов). Осложнениями этого вида заболевания часто становится отек легких или шок кардиогенной природы. Наиболее частые причины ОСН – инфаркт, пороки клапанов (аортального и митрального), повреждение стенок сердца;
- хроническая СН – прогрессирует в течение многих месяцев или лет. Причина ХСН – это компенсированные патологические состояния с поражением сердца и других органов (артериальная гипертензия, пороки, хронические заболевания легких и др).
Классификация
Существует несколько вариантов классификации сердечной недостаточности. В зависимости от выраженности клиники выделяют следующие:
- Первая степень – клиническая симптоматика отсутствует.
- При второй степени сердечной недостаточности симптомы выражены слабо, могут присутствовать хрипы.
- Третья степень – более выраженная клиническая картина, наличие хрипов.
- Четвертая степень тяжести характеризуется наличием осложнений, например, кардиогенного шока, коллапса (снижения систолического артериального давления ниже 90 мм рт. ст.).
По степени устойчивости пациента к физическим нагрузкам сердечную недостаточность делят на четыре функциональных класса (ФК):
- 1 ФК – одышка и другие симптомы появляются при выраженных физических нагрузках, например, во время подъема на третий этаж и выше. Нормальная физическая активность не вызывает появления признаков заболевания.
- 2 ФК – умеренная сердечная недостаточность, она дает о себе знать только после подъема на два лестничных пролета или при быстрой ходьбе. Повседневная активность пациента может быть незначительно снижена.
- 3 ФК – симптоматика заболевания становится выраженной уже при небольших физических нагрузках и при повседневной деятельности. В покое одышка полностью исчезает.
- 4 ФК – в этом случае одышка и другие проявления беспокоят пациента в покое. Сердце испытывает большие нагрузки, часто наблюдаются осложнения сердечной недостаточности.
Виды сердечной недостаточности согласно ее классификации по стадиям:
- Первая стадия – начало болезни. Для нее характерно скрытое течение, симптомы недостаточности кровообращения возникают только в тех случаях, когда пациент испытывает выраженную физическую или эмоциональную нагрузку. В покое деятельность системы кровообращения не нарушена.
- Вторая стадия – выраженных клинических проявлений. Появляются признаки длительного застоя крови, это заметно при отсутствии физической нагрузки. Появляется застой в большом и малом кругах кровообращения, что в первую очередь проявляется отеками. Эту стадию подразделяют на IIА и IIБ. Для первой характерно нарушение функции только левого или правого желудочка. В этом случае одышка появляется при нормальных для человека физических нагрузках, активность его заметно снижена. Внешне у больного отмечается посинение кожного покрова, отеки голеней, увеличение печени и жесткое дыхание. Стадия IIБ отличается более глубокой степенью гемодинамических нарушений, причиной которых является застой с обоих кругах кровообращения.
- Третья стадия заболевания – терминальная. В этом случае сердце перестает справляться со своей функцией, что приводит к необратимым нарушениям в структуре внутренних органов, к истощению их ресурсов.
Признаки и симптомы заболевания
Клинические симптомы сердечной недостаточности одинаковы как для острого, так и хронического варианта этой патологии. Отличие заключается в скорости развития проявлений болезни и способностью организма адаптироваться к изменениям гемодинамики. Поэтому при острой недостаточности кровообращения не происходит полноценной компенсации, в результате чего быстро наступает терминальная стадия и повышается риск летального исхода. Хронический вариант болезни может долго не проявляться, в связи с чем диагностика и лечение часто бывают запоздалыми.
Как распознать сердечную недостаточность? Клиническая картина складывается из симптомов, связанных с застоем крови в сосудах из-за неспособности сердечной мышцы в полной мере выполнять свою функцию. В результате появляются отеки на нижних конечностях и застой в малом круге кровообращения, который вызывает появление хрипов. Пациент теряет способность адекватно справляться с физическими и эмоциональным нагрузками, поэтому зачатую усилия обычной интенсивности приводят к появлению одышки.
Застой крови приводит к нарушению транспорта кислорода в ткани – развивается гипоксия, изменяется метаболизм, появляется синюшность (цианоз) кожного покрова конечностей, носогубного треугольника.
Головная боль. Этот симптом не характерен для сердечной недостаточности. Более вероятны потери сознания, появление головокружения, потемнение в глазах.
Тошнота и рвота. Такие проявления сердечной недостаточности также не характерны для этого заболевания. Однако в редких случаях они могут свидетельствовать о развитии метаболических нарушений.
Сонливость. Снижение работоспособности, утомляемость и сонливость могут быть следствием недостаточности кровообращения, которая приводит к снижению насыщаемости тканей кислородом.
Сердечная недостаточность у новорожденных детей и подростков
Это заболевание у детей и новорожденных довольно трудно поддается диагностике, так как часто оно напоминает проявления других патологий. Причина СН в раннем возрасте обычно связана с врожденными болезнями:
- пороки сердца;
- поражения ЦНС;
- гликогенная болезнь, сердечная форма;
- фиброэластоз эндокарда.
Стоит также принять во внимание, что это состояние может возникнуть при инфекционных заболеваниях, вызванных вирусами или бактериями.
Значимых отличий в том, как проявляется сердечная недостаточность у детей, нет. Обычно симптоматика заключается в появлении одышки и отеков, учащении пульса. Основные изменения внутренних органов – увеличивается печень, расширяются границы сердца.
Сердечная недостаточность у подростков возникает в тех случаях, когда у них есть кардиальный порок. Признаки сердечной недостаточности у подростков не отличаются от таковых у детей и взрослых, что помогает установить диагноз.
Методы диагностики сердечной недостаточности
Синдром сердечной недостаточности – это вторичное заболевание, которое возникает на фоне других патологий. В связи с этим обследование и диагностические меры должны быть направлены в первую очередь на выявление причины этого состояния. Важна ранняя диагностика недостаточности кровообращения, когда еще нет выраженной клинической симптоматики.
Тем пациентам, у которых диагностирован инфаркт и другие заболевания миокарда, артериальная гипертензия, важно обращать внимание на наличие такого симптома, как одышка, возникающая при физическом напряжении. Другие характерные признаки, которые дают возможность заподозрить наличие СН – отеки на нижних конечностях, расширение границ сердца в левую сторону.
Пульс у пациентов с недостаточностью кровообращения обычно низкоамплитудный. Характерно также учащение пульса.
Клинический анализ крови при СН неспецифичен или отражает изменения, вызванные первичной патологией. Более специфичными являются анализ газового состава крови и электролитов. Важно также определять pH крови, уровень креатинина, мочевины и показателей белкового метаболизма в биохимическом анализе. Возможно определение уровня кардиоспецифических ферментов, которые могут повышаться как при СН, так и при ишемии миокарда.
Диагностика сердечной недостаточности во многом определяется показаниями инструментальных методов исследования. По данным ЭКГ определяют признаки гипертрофии миокарда, которая развивается в ответ на повышенную нагрузку на сердечную мышцу. Можно также определить нарушения ритма или признаки ишемии мышечной ткани сердца.
Существуют специальные нагрузочные пробы, которые представляют собой снятие ЭКГ с физической нагрузкой. Это возможно при использовании велотренажера или беговой дорожки. Нагрузку постепенно увеличивают, благодаря чему можно определить функциональный класс СН и наличие признаков ишемии миокарда.
Эхокардиография дает возможность как определить сердечную недостаточность, так и визуализировать структуру сердца, чтобы установить причину нарушения его функции. Вместе с этим при ЭхоКГ оценивают функциональное состояние сердца, например, фракцию выброса и другие показатели насосной функции. МРТ дает возможность определить наличие пороков этого органа. Рентгенография легких и органов грудной клетки показывает наличие застоя в малом кругу кровообращения.
Для определения степени поражения других внутренних органов при тяжелой степени недостаточности кровообращения, проводят абдоминальное УЗИ. Оно показывает изменения в селезенке, печени, поджелудочной железе и других органах.
Способы лечения заболевания
Лечение сердечной недостаточности подразумевает под собой консервативную терапию. Она включает в себя следующие направления:
- уменьшение клинических проявлений недостаточности кровообращения. Для этого назначаются сердечные гликозиды – при ОСН используют внутривенные быстродействующие препараты, при ХСН – лекарственные средства продленного действия;
- снижение нагрузки на миокард – это достигается применением бета-адреноблокаторов, которые снижают артериальное давление и урежают пульс;
- назначение мочегонных средств с целью снижения общего количества жидкости и в организме.
Стоит отметить, что вылечить сердечную недостаточность невозможно, можно только уменьшить ее симптомы и признаки. Наилучшие результаты дает лечение сердечной недостаточности первой степени. Пациент, принимавший все рекомендуемые препараты в этом случае может не отмечать улучшения состояния.
Если в анамнезе у пациента есть аритмия, которая возможно стала причиной развития недостаточности миокарда, то возможно хирургическое лечение. Оно заключается в имплантации искусственного водителя ритма. Оперативное лечение также показано в тех случаях. Когда наблюдается значительное сужение просвета артерий из-за атеросклероза, когда есть патология клапанов.
Чем опасна сердечная недостаточность, последствия и осложнения
Недостаточность кровообращения имеет прогрессирующий характер, в результате чего при отсутствии должной терапии этого состояния, со временем происходит ухудшение состояния пациента, нарастает степень гемодинамических расстройств, что в результате часто приводит к смертельному исходу.
Частые последствия сердечной недостаточности возникают вследствие отека легких, когда наблюдается застой в легочных сосудах, жидкая часть крови проникает в ткани этого органа. Из-за этого резко уменьшается способность легких насыщать кровь кислородом, развивается гипоксия.
При недостаточности кровообращения возможно появление признаков ишемии головного мозга, которая проявляется обмороками, головокружением, потемнением в глазах.
Сердечная недостаточность 1 степени обычно реже всего приводит к тяжелым последствиям.
Профилактика заболевания
Профилактика сердечной недостаточности основана на лечении заболеваний, развитие которых приводит к появлению недостаточности кровообращения – гипертонической болезни, пороков клапанов и др. С другой стороны, важно корректировать образ жизни пациента, чтобы уменьшить количество факторов риска.
Если функция сердца уже нарушена, то профилактика сердечной недостаточности должна быть направлена на поддержание оптимального уровня ежедневных физических нагрузок, постоянное наблюдение врача-кардиолога, прием назначенных препаратов.
Что делать при сердечной недостаточности, чтобы повысить шансы на восстановление организма? Кроме приема лекарственных средств в терапии недостаточности кровообращения играет важную роль коррекция образа жизни больного. Для того, чтобы лечение было эффективным, люди с этим заболеванием должны снизить массу тела до нормальных значений, так как избыточный вес – это один из наиболее частых причинных факторов гипертонической болезни.
Пациентам с этой патологией рекомендуется придерживаться диеты. Она заключается в первую очередь в ограничении потребления соли. Больным СН необходимо полностью отказаться от этого усилителя вкуса, так как соль снижает выведение жидкости из организма, что приводит к повышению нагрузки на миокард.
Если пациент курит или употребляет алкоголь, то от этих привычек придется полностью отказаться.
Необходимо также регулярно заниматься физическими упражнениями. В зависимости от степени тяжести заболевания меняется и допустимый объем нагрузок. Например, при функциональном классе III достаточно регулярной ходьбы в течение около 40 минут, а при более легких вариантах недостаточности кровообращения возможно добавление специальных упражнений. Лечебную физкультуру назначает лечащий врач, поэтому не следует самостоятельно увеличивать ежедневный объем физических упражнений, не зная всей картины заболевания. При этом, симптомы и лечение тяжелой сердечной недостаточности не дают возможности пациенту осуществлять этот способ реабилитации.
Постинфарктный кардиосклероз и его лечение
Инфаркт миокарда является самым серьезным проявлением ишемической болезни сердца. При этом ткани, кровоснабжаемые пораженной артерией, перестают получать достаточное количество кислорода и питательных веществ. Сначала клетки испытывают ишемию и метаболизм их переходит на гликолиз, поэтому накапливаются токсичные продукты обмена. Если кровоток не восстановлен, то клетки окончательно погибают, развивается некроз.
Область эта особенно уязвима к механическим воздействиям, что может спровоцировать разрыв сердца. Чтобы ее укрепить, поврежденная ткань постепенно прорастает соединительно-тканными прочными волокнами и образуется рубец. Обычно для полного заживления требуется около четырех недель. Именно поэтому диагноз инфаркта миокарда существует только первый месяц, а затем он трансформируется в постинфарктный кардиосклероз (ПИКС).
Причины
Основной причиной ПИКС является перенесенный инфаркт миокарда. Однако в некоторых случаях на фоне ишемической болезни сердца мышечная ткань постепенно замещается соединительно-тканной, что вызывает диффузный кардиосклероз. Нередко этот факт обнаруживается лишь при вскрытии.
К развитию кардиосклероза могут приводить и другие заболевания сердечно-сосудистой системы (миокардит, дистрофические процессы, травмы коронарных сосудов), но это случается гораздо реже.
Диагностика
Диагноз постинфарктного кардиосклероза выставляют на основании анамнеза, данных осмотра и объективных исследований. Среди последних наибольшее значение имеет УЗИ сердца (ЭХО-КГ). Оно позволяет определить размеры камер, толщину стенки, наличие аневризмы и процент пораженных областей, не участвующих в сокращении. Кроме того, с помощью специальных расчетов можно установить фракцию выброса левого желудочка, которая является очень важным показателем и влияет на лечение и прогноз заболевания.
На ЭКГ можно зарегистрировать признаки перенесенного инфаркта миокарда, сформировавшейся аневризмы, а также различные нарушения ритма и проводимости. Этот метод тоже является диагностически значимым.
При рентгенографии органов грудной клетки можно заподозрить расширение левых отделов сердца, однако информативность этого метода довольно низкая. Чего нельзя сказать о позитронно-эмиссионной томографии. Исследование проводят после введения радиоизотопного препарата, регистрируя гамма-излучение в покое и при нагрузке. При этом можно оценить уровень метаболизма и перфузии, которые свидетельствуют о жизнеспособности миокарда.
Для определения степени атеросклеротического процесса, проводят ангиографию коронарных артерий. Ее выполняют путем введения рентген-контрастного вещества непосредственно в область предполагаемого поражения. Если наполнить препаратом левый желудочек, то можно снять вентрикулографию, которая позволяет более точно посчитать фракцию выброса и процент рубцовой ткани.
Симптомы
Признаки ПИКС определяются расположением рубцовой ткани и площадью поражения миокарда. Основным симптомом этого заболевания является сердечная недостаточность, которая развивается в большинстве случаев кардиосклероза. В зависимости от того, в каком отделе сердца произошел инфаркт, она может быть правожелудочковой и левожелудочковой.
В случае дисфункции правых отделов развиваются:
- периферические отеки;
- признаки нарушения микроциркуляции (акроцианоз), конечности становятся фиолетово-синего цвета из-за недостатка кислорода;
- скопление жидкости в брюшной, плевральной, перикардиальной полостях;
- увеличение печени, сопровождающееся болезненными ощущениями в правом подреберье;
- набухание и патологическая пульсация шейных вен.
Даже при микроочагах кардиосклероза появляется электрическая нестабильность миокарда, которая сопровождается различными аритмиями, в том числе желудочковыми. Они служат основной причиной смерти пациента.
Левожелудочковая недостаточность характеризуется:
- одышкой, усиливающейся в горизонтальном положении;
- появлением пенистой мокроты и прожилок крови;
- нарастающим кашлем вследствие отека слизистой бронхов;
- снижением переносимости физических нагрузок.
При нарушении сократительной способности сердца, пациент часто просыпается в ночные часы от приступа сердечной астмы, который проходит в течение нескольких минут после принятия вертикального положения тела.
Если на фоне постинфарктного кардиосклероза сформировалась аневризма (истончение стенки), то повышается риск образования тромбов в ее полости и развития тромбоэмболии сосудов мозга или нижних конечностей. При наличии в сердце врожденного дефекта (открытое овальное окно), эмбол может попадать в легочную артерию. Также аневризма склонна к разрыву, но обычно это происходит в первый месяц течения инфаркта миокарда, когда собственно кардиосклероз еще не сформировался.
Методы лечения
Лечение постинфарктного кардиосклероза обычно направлено на устранение его проявлений (сердечная недостаточность и аритмии), так как восстановить функцию пораженного миокарда не представляется возможным. Очень важно не допустить, так называемое, ремоделирование (перестройку) миокарда, которое часто сопровождает ишемическую болезнь сердца.
Пациентам с ПИКС, как правило, назначают следующие классы препаратов:
- Ингибиторы АПФ (эналаприл, каптоприл, лизиноприл) снижают артериальное давление в случае его повышения и препятствуют увеличению размеров сердца и растяжению его камер.
- Бета-блокаторы (конкор, эгилок) уменьшают частоту сердечных сокращений, тем самым повышая фракцию выброса. Также они служат противоаритмическими препаратами.
- Мочегонные (лазикс, гипотиазид, индапамид) выводят накопившуюся жидкость и уменьшают признаки сердечной недостаточности.
- Верошпирон относится к мочегонным, но механизм его действия при ПИКС несколько иной. Посредством воздействия на рецепторы альдостерона, он уменьшает процессы перестройки миокарда и растяжения полостей сердца.
- Для улучшения метаболических процессов хорошо помогает мексикор, рибоксин и АТФ.
- Классические лекарства для лечения ИБС (аспирин, нитроглицерин и др.).
Необходимо также изменить образ жизни и придерживаться здорового питания и бессолевой диеты.
В этом случае проводят аорто-коронарное шунтирование с одновременной резекцией истонченной стенки. Операцию выполняют под общим наркозом с использованием аппарата искусственного кровообращения.
В некоторых случаях для восстановления проходимости коронарных артерий используют миниинвазивные методики (коронарография, баллонная ангиопластика, стентирование).
Прогноз
Прогноз при постинфарктном кардиосклерозе зависит от области поражения миокарда и степени выраженности сердечной недостаточности. При развитии признаков дисфункции левого желудочка и снижении фракции выброса ниже 20%, качество жизни пациента значительно падает. В этом случае лекарственная терапия может лишь незначительно улучшить ситуацию, но без пересадки сердца выживаемость не превышает пяти лет.
Постинфарктный кардиосклероз – заболевание, связанное с рубцовыми изменениями мышцы сердца на фоне ее ишемии и некроза. Пораженная область полностью исключается из работы, поэтому развивается сердечная недостаточность. Выраженность ее зависит от количества измененных сегментов и конкретной локализации (правый или левый желудочек). Лечебные мероприятия направлены на устранение симптомов, предотвращение ремоделирования миокарда, а также на профилактику рецидива инфаркта.
Особенности гипертонии 1 степени: её симптомы и лечение
Повышенное давление часто возникает в преклонном возрасте у обоих полов, это приводит к заболеванию сердечно-сосудистой системы, которая называется гипертонией. Нормальное артериальное давление (АД) возникает во время сокращения сердца, точнее его левого желудочка, кровь из него поступает в аорту, а затем продвигается по меньшим артериям. На уровень давления влияет величина напряжения, объем крови в мелких артериях и их тонус.
Она имеет и другое название – артериальная гипертензия. Ее наличие могут подтвердить или опровергнуть анализы и диагностика организма под наблюдением врача. О повышении давления могут говорить три последовательных контрольных измерения, которые проводятся с помощью тонометра.
Нормальное давление может менять свое значение в большую и в меньшую сторону, в зависимости от состояния человека, особенно на него влияют стрессовые ситуации и неправильный образ жизни. В обычной жизни оно поднимается при физических нагрузках, а во время сна понижается, но днем нормализуется.
Его показатели должны быть в пределах от 100-140 и до 60-90. Если показатель АД превышает норму, это говорит о том, что человек страдает гипертонией.
Систематическое повышение давления относится к гипертонии 1 степени. Это самая легкая форма, при ней еще нет серьезного влияния на внутренние органы (сердце, сосуды и почки). Вторая степень протекает гораздо сложнее, а третья самая тяжелая, при ней идет разрушение жизненно важных органов.
Первая степень болезни поддается лечению, если вовремя обратиться к специалисту и сдать нужные анализы. Предпосылками для ее диагностики является состояние больного, который может чувствовать ниже описанные отклонения в организме.
Симптомы гипертонии 1 степени
При ней повышение давления происходит периодически и само возвращается в норму. Приступ сопровождается:
- Помутнениями перед глазами;
- Непродолжительным головокружением;
- Головной болью в затылочной части;
- Тихим шумом в ушах;
- Усиленным сердцебиением;
- Упадком сил;
- Тяжестью в конечностях;
- Повышенной потливостью;
- Отечностью рук и ног;
- Ухудшением памяти.
Если такие симптомы стали появляться с завидной регулярностью, то нужно незамедлительно начать систематически мерить свое АД, по два раза на день. Первый раз с утра, даже не вставая с кровати, с вечера положить тонометр возле себя, и проснувшись тут же провести его замеры.
Второе измерение нужно делать днем с 16 до 17 часов. Если на протяжении недели давление постоянно высокое, то необходимо обратиться к специалисту.
Эта болезнь коварна тем, что на начальной стадии протекает практически без каких-либо явных симптомов. Это приводит к тому, что люди поздно обращаются за медицинской помощью и приходится уже лечить ее в запушенном виде.
Она тем временем приводит:
- К сердечной недостаточности, которая выражается в отеках и тахикардии, при ней появляется отдышка.
- Сбоям в работе почек, которые не успевают перерабатывать продукты, попадающие в них, и накапливают в себе жидкость, поэтому происходят сбои с мочеиспусканием. В запущенных формах это выражается в интоксикации организма продуктами, образованными после распада мочевины.
- Изменениям состояния сосудов, сопровождаемым нестерпимыми и постоянными головными болями.
Риски 1, 2 , 3 и 4
Помимо наблюдения за давлением есть еще один немаловажный фактор, точно определив показание которого можно составить правильное лечение пациента, и он называется риск. Его значение складывается от суммирования показаний АД, а также отягощающих факторов, таких как:
- Вредные привычки;
- Лишний вес;
- Уровень глюкозы;
- Наследственность;
- Возраст;
- Показатель холестерина в крови;
- Сопутствующие болезни.
Риски бывают четырех степеней, они диагностируются, когда есть определенный процент вероятности образования осложнений, затрагивающих сосуды и сердце.
Для гипертонии 1 степени симптомы и лечение в большинстве случаев соответствует 1 и 2 риску. Последующие уровни риска идут с отягчающими факторами, которые редко встречаются на начальной стадии. Если больной гипертонией чрезмерно употребляет алкоголь, то он усложняет протекание заболевания.
Причины появления гипертонии 1 степени
Патологические отклонения в деятельности сердца могут вызвать различные факторы, и их опасное сочетание. Причинами, вызвавшими скачки давления, считаются:
- Вредные привычки. Курение провоцирует сужение кровеносных сосудов. Неправильное питание.
- Физическая пассивность или наоборот чрезмерные нагрузки.
- Возраст: для женщин (старше 50 лет), для мужчин (за 65 лет). Хотя в последнее время наблюдается значительное «омоложение» данного заболевания.
- Наследственная предрасположенность. Чем больше родственников страдает от этого недуга, тем велика вероятность его появления.
- Беременность. В это прекрасное время мама испытывает непомерные физические нагрузки, гормональный сбой и перестройку организма, нередки случаи нервных срывов. Смесь таких опасных факторов выражается в повышении давления.
- Прием лекарств, которые вызывают побочные эффекты в виде повышения давления. Это могут быть БАДы или оральные контрацептивы.
- Стресс и постоянные психологические переживания приводят к сбоям сердцебиения, при которых выбрасывается адреналин, а он сужает сосуды.
- Наличие следующих заболеваний: сахарного диабета, атеросклероза (образование на внутренней части сосудов бляшек), болезнь почек и гипоталамуса, пиелонефрит.
- Отклонение в работе щитовидной железы и надпочечников.
- Резкая смена климатических условий.
- Избыток соли. Обычный пищевой продукт, без которого не обходится ни одно блюдо, может при его переизбытке вызвать спазм артерий и стать причиной накопления в организме жидкости.
- Хроническая усталость и недосыпания.
Все эти причины могут спровоцировать появление артериальной гипертонии 1 степени.
Диагностика
Людям, которые уже сталкивались с повышенным давлением нужно ежегодно проводить обследование, это же касается и тех, кто впервые выявил у себя признаки появления гипертонии. Чтобы подтвердить предварительно поставленный врачом диагноз нужно пройти аппаратное обследование.
| Инструментальное обследование | Особенности проведения |
| С помощью тонометра | Его можно выполнять в больничных и домашних условиях, если дома имеется прибор для измерения давления. Некоторые очень волнуются при походе в больницу, поэтому для них лучшим выходом будет проведение замеров АД дома. Это нужно проводить в спокойной обстановке, перед походом к врачу лучше выполнять это три раза в сутки через одинаковые интервалы времени, чтобы составить точную картину. |
| УЗИ почек и надпочечников | Это исследование позволит своевременно выявить отклонение в работе почек и проверить, нет ли новообразований на надпочечниках. Если давление повышено уже долгое время, то в почках могут погибнуть полезные клетки – нефриты, предназначенные для фильтрации крови, из-за их недостатка в этих органах может задерживаться жидкость. |
| ЭХО-кардиограмма | Обязательное исследование, помогающее точно установить степень поражения сердца, определить размеры его камер и их фактического объема. Оценить работу левого сердечного желудочка. |
| МРТ головного мозга | Определяет, есть ли связь гипертонии и сосудистой патологии нервных тканей. |
| С помощью фонендоскопа | Осуществляется физикальная диагностика проверяющая нарушение ритма сердца и сопутствующие этому шумы. На основе показаний этого исследования делается вывод о необходимости проведения ЭКГ. |
| ЭКГ | Электрокардиограмма производит более детальную оценку деятельности сердечной мышцы. Она анализирует ее работу за определенный промежуток времени. |
| Допплерография | Это ультразвуковое исследование, которое позволяет выявить движение крови по сосудам. |
| Артериография | Относится к рентгенологическим методам, при которых оценивается состояние стенок артерий, выявляются их дефекты и наличие бляшек. |
Кроме этих исследований нужно посетить офтальмолога, который проверить глазное дно. Глаза, как и сердце, чаще всего страдают при гипертонии. Расширение вен, находящихся в сетчатке глаза, могут носить необратимый характер, это изменение нужно остановить, если вовремя выявить сосуды вернуться в норму.
Когда возникает вопрос, можно ли вылечить гипертонию 1 степени, то ответ утвердительный, если пройдены все нужные исследования и сданы анализы, к которым относятся:
- Анализы мочи;
- Общий и биохимический анализ крови;
- Анализы на гормоны для женщин.
В результате первых двух анализов оценивается:
- Обмен углеводов и уровня глюкозы;
- Работа почек по наличию мочевой кислоты и креатинина;
- Электролитические обмены: натрия, калия, фосфатов и кальция;
- Жировые отложения: наличия холестерина, триглицеридов и ЛПВП;
- Степень повреждения сердца и почек;
- Состояние стенок сосудов.
Гормональные обследования применяются только для слабой половины человечества, для их проведения берется кровь из вены в определенные дни менструального цикла:
- Пролактин и ЛГ на 3-5 день;
- Прогестерон и эстрадиол на 20 день цикла;
- Тестостерон, андростендион, 17-ОН прогестерон на 7-10 день.
Эти анализы необходимы, чтобы установить полную картину протекания болезни и назначить эффективное лечение гипертонии 1 степени. В основном все начинают принимать препараты понижающие давление, но они не устраняют причин возникновения заболевания, для этого доктор должен назначить комплексную терапию.
Когда результаты анализов и исследований подтвердят наличие гипертонии, сразу же рассматривается вопрос, как лечить гипертонию 1 степени.
Врач посоветует изменить свой образ жизни и ввести в него больше отдыха, постараться избегать стрессовых ситуаций, дополнить день физическими упражнениями и пешими прогулками, начать правильно питаться.
Диета при гипертонии 1 степени
Нужно пересмотреть свой рацион и по возможно стараться не употреблять соль, заменяя ее другими продуктами, например уксусом или лимонной кислотой, но в разумных пределах. Диета очень важна при повышенном давлении, правильно подобранные продукты смогут помочь сосудам, главным акцентом должна выступать растительная пища.
Перечень продуктов, употребление которых снижает давление:
- Зеленый чай и каркадэ.
- Бахчевые культуры – дыни и арбузы. Они известны своими мочегонными свойствами.
- Молочные продукты, их главным компонентом является кальций, который активно снижает артериальное давление. Он также содержится в миндале и зеленых овощах.
- Продукты, содержащие магний: крупы (овсяная, гречневая и пшеничная), грецкие орехи, фасоль, свекла, черная смородина и морковь.
- Кислые продукты: грейпфрут, сельдерей, калина, черноплодная рябина, айва и клюква.
- Пища, богатая кальцием, к ней относятся апельсины, тунец, помидоры, курага, кабачки и бананы.
- Продукты, способные разжижать кровь – чеснок.
Стоит уменьшить и со временем полностью исключить из употребления такие продукты:
- Копчености, острые и соленые блюда;
- Продукты с высоким содержанием кофеина;
- Жирную рыбу и мороженое;
- Продукты с повышенным содержанием крахмала: манку, картофель, сдобу из белой муки и кукурузу;
- Кондитерские изделия с масляным кремом;
- Субпродукты;
- Острые и специфические специи.
Если придерживаться такой диеты, то можно не только помочь сосудам вернуться в норму, но и значительно похудеть, не изнуряя себя бесконечными диетами на одном продукте. Главная особенность лечения – отказываться от продуктов из «черного» списка постепенно, чтобы организм смог адаптироваться к их отсутствию.
Когда физические упражнения и диета не совсем справляются с заболеванием нужно дополнить лечение при гипертонии 1 степени лекарственными препаратами. Но их должен прописать врач, самолечением ни при каких условиях заниматься не следует.
Препараты при гипертонии 1 степени
Стандартный подход к медикаментозному лечению заключается к назначению следующих лекарств:
- Нейротропные средства, которые снимают стресс и успокаивают. К ним относятся: антидеприссанты (амитриптилин), транквилизаторы (диазепам и триоксазин) и успокоительные (валериана и лекарства на основе брома).
- Диуретики, эти таблетки при гипертонии 1 степени помогают вывести из организма соли и лишнюю воду. Эффективными считаются: фуросемид, лазикс, гидрохлортиазид и амилорид.
- Сосудорасширяющие лекарства: вазонит, молсидомин или апрессин.
Выбор лекарств и их дозировка полностью прописывается врачом.
Гипертония 1 степени протекает при небольшом повышении давления, но, несмотря на это, может вызвать серьезные осложнения:
- На почки. В них происходит склероз тканей и сосудов. Нарушается их деятельность и функция перегонки мочевины, появляется белок в моче. Следующим этапом будет почечная недостаточность.
- На головной мозг. В его сосудах появляются тромбозы, нарушаются сосуды, которые приводят сначала к маленьким инфарктам, происходящих в глубоких отделах мозга. Скачкообразное давление может привести к инсульту и инфаркту. За счет нарушения кровоснабжения мозг начинает уменьшаться в размерах и может вызвать слабоумие.
- На сосуды. Они расположены по всему телу, и заболевание может поразить совершенно разные места. Если это коснется сетчатки глаз, то это закончится потерей зрения.
- На сердце. При гипертонии нагрузка приходится на левый желудочек сердца, его мышца увеличивается и приводит к инфаркту миокарда. Также такое состояние грозит появлением стенокардии и даже летальным исходом.
Некоторые из вышеперечисленных осложнений влекут за собой потерю работоспособности и инвалидности, что лишний раз доказывает, что лучше лечить заболевание в самом его начале.
Берут ли в армию с гипертонией 1 степени?
В мирное время призывники с таким диагнозом, после подтверждения его соответствующими обследованиями, могут быть не признаны годными для воинской службы. Это оговорено в статье 43 о расписании болезней.
Чтобы получить освобождение нужно, чтобы показания АД были в пределах, обозначенных в статье, то есть 140/90 и выше.
Если имеется предрасположенность к гипертонии, то лучше ее предупредить, чем затем потратить много сил и средств на лечение, в этом помогут следующие действия:
- Регулярные занятия спортом или ходьба;
- Сдерживания своего веса;
- Отказ от курения;
- Проходить периодическую проверку сахара в крови;
- Регулярно измерять АД;
- После напряженного дня устраивать отдых;
- Спать в сутки не менее 8 часов;
- Делать ЭКГ сердца.
Вылечить гипертонию 1 степени при желании вполне возможно. Комплексный подход к лечению не только избавит от дальнейших страданий от осложнений этого заболевания, но и продлит жизнь.
Простой онлайн калькулятор, предназначенный для вычисления фракции выброса сердца (левого желудочка). Фракция выброса — это показатель, который определяет эффективность работоспособности мышц сердечного органа в момент удара. Фракция выброса левого желудочка рассчитывается, чтобы проанализировать состояние миокарда и его сократительную способность, определить прогноз для больных на сердечную недостаточность. Измеряется ФВ в виде процентного соотношения ударного объема крови, к объему крови, находящейся в левом желудочке в момент его расслабления (диастолы). Ударный объем — это объем крови, выбрасываемой в аорту, то есть количество крови, накачанной сердцем за одну минуту. А когда желудочек расслаблен, он вмещает в себя кровь из левого предсердия (конечный диастолический объем – КДО).